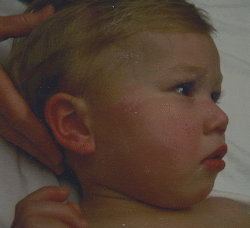
En enero de 2008, el niño fue llevado a la sala de urgencias en el hospital, ubicado en un pequeño pueblo 290 millas al norte de San Francisco, después de caer de la cama y tenía dificultad para mover la cabeza.
El médico de Urgencias ordenó radiografías y tomografías computarizadas para comprobar los daños en la columna cervical del niño. El niño fue llevado a la sala de exploración, donde Técnico Radiólogo Raven Knickerbocker realizó TC en los niveles C-columna C1 a C4 en la misma sección de los senos midmaxillary, midclivus, y la fosa posterior. Durante los siguientes 68 minutos, el niño estuvo expuesto a 151 exploraciones.
A las pocas horas, Roth había desarrollado un anillo rojo brillante alrededor de la cabeza de la sobredosis de radiación masiva. La fotografía muestra el rostro del muchacho una clara línea que se extiende desde la cresta infraorbitaria hacia atrás a través de la oreja y la nuca del cuello, una línea similar se extiende desde el reborde infraorbitario a través del oído en el lado derecho.
Knickerbocker fue despedido por el hospital y su licencia fue suspendida después de las audiencias por el Departamento de Salud Pública de California (CDPH), aunque está apelando la suspensión.
En los comentarios off the record durante las audiencias, un funcionario del Estado lo llamó el peor de los casos de sobredosis de radiación de un niño en los EE.UU.
Knickerbocker dijo que sólo activó el sistema de CT scan botón "dos a cuatro veces", según Stockett, en un interrogatorio de diciembre pasado, preparando el juicio civil en una demanda presentada por los padres del muchacho. La demanda alegó negligencia médica acusando al Técnico Radiólogo Knickerbocker y al hospital.
Knickerbocker testificó durante la declaración que realizó dos exploraciones de scouts y luego trató de iniciar el examen, pero la máquina hizo un giro y se detuvo y mostró un código de error, dijo su abogado californiano Stockett, afirmando que el procedimiento de exploración sólo duró unos 20 minutos.
El Dr. Fred Mettler, un especialista en lesiones de radiación en el departamento de radiología de la Universidad de Nuevo México en Albuquerque, estima que el niño recibió estas dosis de radiación: 5,3 Gy al cerebro y las glándulas salivales, el 7,3 Gy a la piel, y 1,54 Gy a las lentes de ambos ojos, de acuerdo con Stockett. El niño probablemente va a desarrollar cataratas en tres a ocho años, según la conclusión de Mettler.
Aunque la exposición excesiva de radiación puede conducir a un mayor riesgo de cáncer, Stockett señaló que no hay mucha información sobre los efectos de la radiación cuando se administra a una pequeña área del cuerpo. Los sobrevivientes de la bomba atómica de Hiroshima o el accidente nuclear de Chernobyl recibieron exposición en todo el cuerpo, según el alegato de Stockett. Así que es difícil extrapolar la sobreexposición de TC sobre una franja de 3 cm en la cabeza del niño Jacoby Roth - a los estudios hechos sobre otros sobrevivientes de la sobredosis de radiación, porque es difícil trazar una dolencia que pueda desarrollar en el futuro volver a una sobreexposición a la radiación, según Stockett porque: "La ley no ha evolucionado para entender la lesión por radiación", apunta.
El efecto más probable en el niño va a ser la formación de cataratas, y en otras parte del cuerpo que estuvieron expuestas - las glándulas salivales, el cerebro y los ojos - también podrían verse afectadas en el futuro.
Publicidad
domingo, 30 de septiembre de 2012
Biblioteca de Salud del Adulto. Sección en castellano de la North Shore Medical Center

"La radiología es la rama de la medicina que utiliza sustancias radioactivas, radiación electromagnética y ondas sonoras para crear imágenes del cuerpo, sus órganos y estructuras con fines de diagnóstico y tratamiento. Las imágenes pueden también mostrar la eficacia del funcionamiento del cuerpo, sus órganos internos y estructuras". Esta pulimentada descripción de la sección de Radiología es la antesala de una sección completa en definiciones para propios y extraños de una Unidad de Imagen para Diagnóstico.
| Estamos en una sección de la web del Centro Médico de la Costa Norte, aunque su sede central está en Massachusetts, EEUU. Me gustaría ayudar a difundir su sección en Español bajo el nombre de Biblioteca de Salud del Adulto, dentro de la cual podemos acceder a la sección de Radiología. Aqui podemos explorar sobre conceptos tales como El Radiólogo El Equipo de Radiología Descripción General de las Imágenes Radiológicas La Radiología Diagnóstica La Radiología Terapéutica (La Oncología Radioterápica) La Radiología Intervencionista Glosario Tanto la Biblioteca de Salud como cualquiera de sus secciones son interesantes para conocer términos y temas relacionados con cualquier asunto de la Atención Sanitaria. |
viernes, 28 de septiembre de 2012
I Jornadas Colegiales de Técnicos Superiores Sanitarios de la Comunidad Valenciana
Por fin tenemos la oportunidad de que los colegiados de Coptesscv tengan su propio evento formativo.
En la nueva web colegial (ha estado unos dias reformándose) podemos encontrar aqui la información de esta actividad prevista para el último fin de semana de octubre (viernes 26 y sábado 27) en el Palacio de Congresos de Valencia de la capital de esta Comunidad de Valencia.
El Comité Organizador y Técnico está compuesto por:
- Juan Felipe Rodríguez Ballesta (Decano Presidente Colegio)
- Jesús Iborra Millet
- Mª José Córdoba Alcayde (Responsable Área Diagnóstico por Imagen)
- Toñi Reviriego Ferrera
- Julia Martínez Mateu
La inscripción tiene descuento si se hace antes de sobrepasar el 28 de septiembre.
El Programa es el siguiente:
Viernes 26 DE OCTUBRE (Sesión Conjunta con todas las Especialidades de Técnicos Superiores Sanitarios)
SESIóN DE MAÑANA. AUDITORIO 1 o 2. (Salón de Actos)
09:00 H. Entrega de documentación.
09:45 H. Inauguración de las I Jornadas Colegiales.
10:30 H. Normativa legislativa académica y profesional sobre Titulaciones de los Técnicos Superiores Sanitarios.
10:45 H. Descanso. Almuerzo
11:45 H. Mesa Redonda. Mandos Intermedios en la Sanidad.
12:45 H. Riesgos laborales.
13:30 H. Novedades en Audiología Protésica , y Ortoprotésica.
14:30 H. COMIDA.
SESIÓN DE TARDE:
16:30 H. Mesa Redonda: Situación actual: ¿Qué es un Colegio Profesional?
17:30 H. Mesa Redonda: Situación actual: Titulaciones. Acuerdo Bolonia.
18:30 H. Descanso. Merienda
19:00 H. Nutracéuticos: Dietética clínica del siglo XXI.
19:45 H. Terapias alternativas: Medicina Trad. China, Acupuntura, etc ….
20:30 H. Fin de la sesión.
Sábado 27 DE OCTUBRE (Sesiones por Especialidad)
SESIÓN DE MAÑANA:
9:00 H. Exposición de Posters / Paneles ,
10:45 H. Descanso- Almuerzo
11:45 H. Conferencias / Ponencias orales.
14:30 H. COMIDA
SESION DE TARDE
16:30 H. Charlas monográficas por cada titulación, y resto de ponencias / posters.(si los hubiere).
18:00 H. Descanso. Merienda
20:00 H. Clausura
21:45 H. Cena.
A mi me gustaría mucho poder asistir. Lo recomiendo
jueves, 27 de septiembre de 2012
IV Jornadas de Imagen Médica Técnica. Organiza: Colegio de TR Extremadura
A finales de noviembre tendremos en Badajoz (Hospital Perpetuo Socorro) la cita formativa que ya ha instaurado anualmente el Ilustre Colegio Profesional de Técnicos Radiólogos de Extremadura: la Jornada de Imagen Médica Técnica, cuyo lema en su Edición 4ª es Práctica y Clínica en Radiología Convencional. La Jornada será desarrollada en el fin de semana del 24 y 25 de Noviembre de 2012, con 150 plazas disponibles.
Clicando en la imagen superior tienes disponible el cartel del evento.
El Programa es el siguiente (descargable clicando aqui)
Las Inscripciones se pueden hacer a través de correo e: secretaria@coptesidex.es, Indicando:
Nombre Apellidos y nombre de las Jornadas.
Después hay que ingresar cantidad de inscripción en la cuenta: 2104 0493 38 9148826892 [Caja Duero]
Incluyendo en el Concepto: IV JORNADAS COPTESIDEX, e incluir el nombre del asistente
FECHA LÍMITE: 10 de noviembre de 2012 (hay reserva para máximo 150 asistentes)
Precios: COLEGIADOS: 20 euros - NO COLEGIADOS: 100 euros
Puedes aportar tu Trabajo Técnico o Caso Clínico en formato Poster o Comunicación Oral. Revisa la web de información colegial (www.coptesidex.es) y tendrás datos de cómo y hasta cuando puedes presentar tu propuesta.
PROGRAMA
SÁBADO 24 DE NOVIEMBRE DE 201210:00h. Presentación
Ilmo. Sr. Luis Jaime Rubio del Pozo.
Decano del Ilustre Colegio Profesional de Técnicos Radiólogos de Extremadura
BLOQUE 1: TECNOLOGÍA
10:15h. Aplicaciones Tecnológicas. CR y Panel Plano: diferencias, ventajas e inconvenientes.D. César Cáceres Cáceres. Técnico Radiólogo.
10:45h. Características de calidad en la imagen radiográfica digital. Resolución espacial y de contraste, ruido, CAE, relación dosis y tamaño de chasis.
D. César Cáceres Cáceres. Técnico Radiólogo.
BLOQUE 2: Diagnóstico, el fin de la Radiología: BUENA PRÁCTICA
11:30h. Raquis. Indicaciones. Vicios. Trucos [de posición, del paciente, de posición del tubo, de angulación. Imágenes correctas vs imágenes incorrectas.Dª. María Jesús Pizarro Luna. Técnico Radiólogo.
12:15h. Extremidades. Indicaciones. Vicios. Trucos (de posición del paciente, de posición del tubo, de angulación). Imágenes correctas vs imágenes incorrectas.
Dª. Patricia García Pérez. Técnico Radiólogo.
12:45h. Series óseas: el qué y el porqué de los estadiajes y despistajes radiográficos
Da. Maria Jesús Pizarro Luna. Técnico Radiólogo.
13:30h. Radiología Pediátrica: Indicaciones.
D. Sergio Trinidad. Radiólogo Residente.
14:00h. Almuerzo libre.
BLOQUE 3: PERFIL ASISTENCIAL DEL TÉCNICO RADIÓLOGO
15:30h. Interacción con el paciente.Dª. Natalia Rodríguez Páez. Psicólogo.
16:30h. Relación asistencial
D. Luis Jaime Rubio del Pozo. Técnico Radiólogo.
17:30h. Descanso café.
BLOQUE 4: PROCEDIMIENTOS
18:00h. Segunda Proyección ¿Cuál y porqué?D. César Cáceres Cáceres. Técnico Radiólogo.
18:30h. Proyecciones poco frecuentes: Realización. Indicación y criterios de calidad.
Por Técnicos Radiólogos de diferentes ámbitos.
19:30h. Fin jornada sábado 24
DOMINGO 25 DE NOVIEMBRE DE 2012
09:30h. Exposición y defensa de póster y comunicaciones orales.BLOQUE 5: HALLAZGOS RADIÓLOGOS: EVIDENCIA EN IMÁGENES
10:00h. Tórax. Calcificaciones pulmonares difusas. Alteraciones óseas en la RX de Tórax.D. Miguel Ángel De la Cámara Egea. Técnico Radìólogo
11:00h. Abdomen. Indicaciones, patologías y hallazgos. Imágenes correctas vs imágenes incorrectas.
Rafael Virués Vázquez. Radiólogo
12:00h. Descanso.
BLOQUE 6: RELACIONES HUMANAS EN RADIOLOGIA. PERSPECTIVA HISTÓRICA
13:00h. Relaciones humanas en el servicio de radiología. La sexualidad, concepciones del mundo.Dª. Isabel Tejero Cabello. Técnico radiólogo.
13:30h. Despedida y cierre.
En la propia web colegial (www.coptesidex.es) podemos ver la Presentación que mi colega y amigo César Cáceres Cáceres (ahora Presidente de la Comisión de Formación colegial) ha hecho, y de la cual copio estos mensajes tan buenos como ilustrativos de la intencionalidad formativa de este evento.
 |
| César Cáceres Cáceres |
"La Radiología Convencional es, por sacarla del mundo profesional y traerla al mundo real, como el código de circulación para los conductores. Todo el mundo se lo aprende para obtener el carné y no existe un alma que se lea los cambios ni las actualizaciones. Por eso, cuando los cambios son extremadamente importantes, la DGT tiene que recurrir a los espacios informativos y a las campañas divulgativas en medios de comunicación para que todos nos enteremos.
Pues eso vamos a hacer nosotros en las cuartas jornadas: actualizar conocimientos, divulgar cambios y novedades y escuchar y escucharnos sobre los usos y maneras que, en Radiología Convencional, empleamos cada uno en nuestro ámbito de trabajo.
Ya, ya te he oído...¿que por qué Radiología Convencional?. Pues por muchas razones.
Lo primero por ganas, pero además, siempre que nos hemos juntado para algún evento formativo o acto social he escuchado voces que nos dicen...y para los del coja aire y no lo eche cuando vais a hacer algo.
También por popularidad. La radiología simple representaba en 2005 alrededor del 75% de los estudios realizados y actualmente proporciona trabajo a muchos de nosotros.
Además por capacidad. Muchos de nosotros hemos dado en pensar que trabajar en TC o RM es más importante por más específico o sofisticado y que es en estas tecnologías donde obtenemos más desarrollo profesional. Nada más lejos de la realidad, ese desarrollo es sobre todo laboral.
....
martes, 25 de septiembre de 2012
Cuando ella tiene cancer de mama, 'él' también sufre
El cáncer de mama no sólo afecta a las personas que lo padecen, también irrumpe en la vida de sus parejas. Un nuevo estudio, publicado en 'Journal of the American Cancer Society', revela que cuando a ellas les diagnostican un tumor de este tipo, ellos tienen mayor riesgo de desarrollar trastornos afectivos, a veces de tal magnitud que requieren ingreso hospitalario.
"En mi experiencia clínica, muchas mujeres me cuentan que a sus parejas ya no les apetece salir con sus amigos, tampoco hablan con ellos por teléfono, les notan angustiados, preocupados, apáticos...", expone Carmen Yélamos, psicooncóloga y directora de la Fundación del Instituto Madrileño de Oncología (IMO).
Por su educación, continúa la especialista, "no son muy dados a pedir ayuda o ir al psicólogo [...] Al principio, intentan minimizar sus miedos (a perder a su pareja) y sus preocupaciones constantes por que ella se encuentre bien". Pero con el tiempo, "esto repercute en su estabilidad emocional y va surgiendo la tristeza, la pérdida del sentido del placer, la irritabilidad, la depresión...". Algunos hombres sufren trastornos de bipolaridad, es decir, experimentan una sucesión de fases de exaltación del ánimo y de tristeza profunda.
Ahora, un nuevo estudio se hace eco de esta realidad, concretamente de la frecuencia con la que las pareajas masculinas requieren hospitalización por desórdenes afectivos, es decir, por depresión y por bipolaridad. Según sus conclusiones, los hombres a cuyas mujeres les diagnosticaron este tipo de tumor tenían un riesgo 39% mayor de necesitar ingreso, comparados con aquellos sin este problema. También les afectaba si ellas sufrían recaídas y el riesgo incrementaba con la gravedad de los casos. La situación empeoraba con el fallecimiento después del cáncer, ya que el riesgo se incrementaba casi cuatro veces.
Para llegar a estas conclusiones, un grupo de científicos del Instituto Epidemiológico del cáncer, en Copenhague (Dinamarca), revisó los datos de 1.162.596 hombres a partir de 30 años, residentes en Dinamarca, sin antecedentes de ingreso hospitalario por trastornos mentales y con requisito más: haber vivido, al menos, con su pareja durante cinco años.
Después de un seguimiento de 13 años, se diagnosticó cáncer de mama en las parejas de 20.538 varones. De éstos, 180 fueron hospitalizados por problemas mentales.
La repercusión psicológica de estos tumores en las parejas es previsible. El problema es "cuando vemos posibilidad de suicidio. Tienen una tristeza exagerada, una apatía constante, lo ven todo negativo y tienen pensamientos continuos del tip: para qué voy a vivir ", señala Yélamos. Este es el principal motivo de ingreso, aunque la bipolaridad también puede requerir hospitalización. "El paciente pasa de un estado decaído extremo, como el pensamiento suicida, a querer disfrutar en exceso de la vida. Esto les puede llevar a realizar acciones que supongan peligro. No ven el riesgo".
Con hospitalización o no, dada la importante afectación del cáncer no sólo en quienes lo sufren sino también en sus parejas, los autores del estudio sugieren "desarrollar algún tipo de prevención con el objetivo de identificar en la consulta a los acompañantes con síntomas depresivos, para derivarlos a un psicólogo o darle algunas pautas".
Como explica Carmen Yélamos, "las parejas no siempre tienen toda la atención que deberían. Suelen girar alrededor del paciente, muchas veces sin tener información suficiente sobre su estado, sin saber lo que ella siente ni expresar cómo lo vive él, y tampoco se atreve a implicarse demasiado. A esto se suma que, en algunos casos, además del trabajo, ellos asumen el rol de sus mujeres, en casa, con lo niños… Este agotamiento físico y mental repercute en su estabilidad emocional". Por estas razones, es importante que "desaparezcan los tabúes, que los hombres no se quedan callados, que pregunten, que se expresen, pidan apoyo (social, psicológico, etc.), queden con sus amigos, practiquen ejercicio, se cuiden y se sientan implicados en el proceso".
En esto último, los profesionales sanitarios tienen un papel clave.
Este video contiene historias de pacientes que han superado cáncer
En esto último, los profesionales sanitarios tienen un papel clave.
Este video contiene historias de pacientes que han superado cáncer
Fuente: El Mundo /Salud
lunes, 24 de septiembre de 2012
La obesidad aumenta el riesgo de recaída del cáncer de mama
Seguro, que como Profesional Sanitario que eres, te habrán preguntado alguna vez sobre los factores de riesgo exógenos para cancer de mama...
Un estudio, realizado con mujeres que han tenido un cáncer de mama, muestra que el riesgo de recaída y de muerte es mayor en aquellas pacientes con obesidad en el momento del diagnóstico. Ese riesgo es mayor en las que tienen un tumor HER2 negativo y receptores hormonales positivos
La grasa extra parece causar cambios hormonales e inflamación que pueden conducir en algunos casos a la recurrencia del cáncer a pesar de haber recibido tratamiento y haber conseguido eliminar el tumor con él.
Se considera que una persona es obesa cuando tiene un índice de masa corporal (IMC, relación entre peso y estatura) de 30 Kg/m2 o mayor. En muchos estudios se ha establecido un vínculo entre obesidad y un mayor riesgo de cáncer, de muerte por esta enfermedad o por otras causas. Así ha ocurrido con el cáncer de mama, que es el más frecuente en las mujeres y la segunda causa de muerte en muchos países.
Para conocer hasta qué punto la obesidad influía en las recaídas de las mujeres tratadas por un cáncer de mama, Joseph Sparano, médico del Centro Médico Montefiore del Albert Einstein College, en Nueva York, y sus colegas de diferentes grupos oncológicos de EEUU realizaron un estudio, cuyos datos han sido publicados en la revista 'Cancer', en el que compararon los historiales médicos de mujeres con sobrepeso y obesidad que tenían cáncer de mama en estadio de I a III.
Estas pacientes estaban dentro de alguno de los tres ensayos clínicos que el Instituto Nacional del Cáncer americano estaba llevando a cabo y que requerían a las participantes tener una función cardiaca, renal y hepática normales y también que su médula ósea estuviera bien. De las 4.770 pacientes, 1.745 (36,6%) eran obesas, 1.540 (32,3%) tenían sobrepeso, 1.447 (30,3%) tenían un IMC normal y 38 (0,8%)estaban por debajo de un peso normal.
Más riesgo en un subtipo
Tras analizar los datos, los investigadores encontraron que un IMC de 30 o más incrementaba significativamente el riesgo de recurrencia del cáncer (un 17%) y de muerte (un 23%), a pesar de que el tratamiento con quimioterapia y terapia hormonal hubiera resultado bien. La relación fue escalonada, es decir, cuanto más peso mayor era el riesgo de recaída o de muerte.
Otro dato que el estudio aporta es que las mujeres con un tipo específico de cáncer de mama, HER2 negativo y receptores hormonales positivos, tienen peor pronóstico que el resto si están obesas. "En ellas, hemos encontrado que la obesidad en el momento del diagnóstico de cáncer de mama está asociada con un riesgo un 30% mayor de recurrencia y casi con una probabilidad un 50% mayor de muerte a persar de que el tratamiento haya sido exitoso", explica el doctor Sparano.
La explicación biológica de este vínculo podría estar en la base hormonal, ya que se ha establecido que los estrógenos y la insulina interactúan y se ha observado que a niveles más altos de insulina mayor recuerrencia de cáncer de mama. Por otro lado, se sabe que la obesidad está asociada con hiperinsulinemia y síndrome metabólico, que está vinculado también con mayor riesgo de recaídas.
Lo que todavía no se sabe es si establecer una dieta y ejercicio que de lugar a una reducción de peso después de un diagnóstico de cáncer de mama podría reducir sustancialmente el riesgo de recurrencia y ofrecer un beneficio secundario al reducir la enfermedad cardiovascular. A esto deberán responder futuros estudios.
Fuente: ElMundo.es
jueves, 20 de septiembre de 2012
IDI adquiere aparatos de radiodiagnóstico de última generación en cuatro hospitales catalanes
A pesar del anuncio en junio de 2011 de Eresa como interesada en adquirir al IDI (Instituto de Diagnóstico por la Imagen), empresa pública con gestión privada en la Sanidad Catalana, este mes de septiembre ha comenzado un proceso de renovación de los equipamientos avanzados de diagnóstico por la imagen del Hospital Universitario Dr. Josep Trueta. El cambio de estos equipos de alta tecnología se alargará hasta noviembre y se concretarán con la renovación de dos equipos de Tomografía omputaritzada (TC) y un equipo de Resonancia Magnética (RM). El coste de la renovación es de tres millones de euros.
Asímismo, esta maniobra de anuncio del IDI puede ser la antesala de una venta en porcentaje a un consorcio privado. Es bueno saberlo, sobre todo por los colegas que ejercen en Cataluña contratados por el IDI.
En total, en los últimos dos años, el IDI ha realizado una inversión de más de nueve millones y medio de euros en la instalación de nuevos aparatos de última generación en los hospitales Germans Trias, Valle de Hebrón, Arnau de Vilanova , Juan XXIII de Tarragona y Dr. Josep Trueta de Girona.
El PET-TC del Vall de Hebron
El nuevo equipamiento del Hospital Universitario Vall de Hebron, una PET-TC, incorpora los avances tecnológicos más avanzados en imagen molecular. Esta PET-TC, que tiene un coste de 1, 9 millones de euros más las obras de instalación, mejora las prestaciones de los equipamientos en radiodiagnóstico existentes en Cataluña. La PET-TC se centrará en pruebas de diagnóstico y seguimiento del cáncer, pero también se empleará en el abordaje de enfermedades neurológicas y afecciones cardiovasculares. Está previsto que asumirá entre 4.000 y 5.000 pruebas al año, dependiendo de su complejidad.
Se trata de un aparato de gran precisión que proporciona información metabólica y anatómica conjunta, ya que presenta en una imagen combinada la información procedente de la tomografía por emisión de positrones (PET) con la de tomografía radiológica (TC) de alta resolución. Por lo tanto, el resultado espacial y de contraste permite obtener unas imágenes que traducen con máxima fidelidad los procesos biológicos que se desarrollan en el interior del organismo.
Equipamiento en otros hospitales
Los aparatos que se instalan en los hospitales universitarios Arnau de Vilanova y Juan XXIII también suponen un salto cualitativo para los estudios de imagen diagnóstica en ambos territorios. Este equipo híbrido, una gammacámara de doble cabezal de ángulo variable combinada con una tomografía radiológica (TC), permite la fusión de la imagen gammagráfica con la radiológica ofreciendo así una imagen más precisa y mejorando la exactitud diagnóstica de la técnica. El aparato, con un coste de medio millón de euros, realizará unas 4.500 pruebas al año para el diagnóstico de patología cardiovascular, endocrinológica, aparato nefrourológico, oncológica y la detección y localización del ganglio centinela en patología de mama y melanoma maligno.
Fuente: Acta Sanitaria
miércoles, 19 de septiembre de 2012
¿Una tomografía computarizada libre de artefactos metálicos?
Uno de los grandes problemas para el análisis de la imagen tomográfica por TC es que en la zona explorada aparezca un elemento metálico imposible de evitar.
No es la única empresa del mercado que ya tiene solución para esto, pero me parece que esta presentación es buena para comprobar que es posible liberar los artefactos por metal en la imagen de TC.
Datos de Clínica del paciente
Un paciente con una prótesis de hombro invertida, implantado tras ruptura masiva del manguito de los rotadores, se ha programado para someterse a un control de CT.
Objetivo de la prueba de TC
El examen TC es necesario para determinar si hay una lesión de la escápula por fricción con la prótesis, y para evaluar el estado de deterioro de los huesos (puntúa de 1 a 4 según la Clasificación Nerot).
Primer examen TC
- Adquisición de escáner convencional
- 140 kV - 450 mA
- tiempo de rotación de 1s
Resultados
El radiólogo sospecha de una lisis de la escápula, pero no puede determinar el estado de daños causados debido los artefactos de metal.
 |
| La tomografía computarizada convencional no proporciona una respuesta completa, hay dudas relacionadas con la severidad de la pérdida de masa ósea |
Segundo examen TC
Aconsejado por su cirujano, quien se enteró de la tecnología de imagen espectral por piedra preciosa y su capacidad para atenuar los artefactos de metal, el paciente fue programado para una exploración de GSI.
Adquisición
- Gemstone Spectral Imaging adquisición
- 80/140 kV
- 600 mA
- tiempo de rotación de 1s
Resultados
Gracias a las capacidades de reducción de imágenes artefactadas por metal, el radiólogo fue capaz de diagnosticar un defecto de la escápula con daño 4 en la clasificación Nerot.
|
|
| Gracias a la reducción de artefactos de metal capacidad de GSI, el radiólogo las arregló para dar información crucial para el cuidado del paciente y conducir a una retirada de la prótesis. |
TECNOLOGÍA
GSI es una técnica única de Doble Energía que utiliza una ultra-rápida conmutación de kV y la tecnología del detector de piedras preciosas para adquirir y generar imágenes monocromáticas .
Estas imágenes monocromáticas son mucho menos sensibles a los artefactos de metal, por lo tanto proporcionar el valor añadido de diagnóstico en pacientes con implantes de prótesis o metal.
A continuación, puedes conocer más sobre la Tecnología GSI, clave de mejora en:
- Caracterización de la lesión cuantitativa
- Calidad que mejora el contraste con la imagen espectral monocromática
- Reducción del endurecimiento del haz
La Tomosíntesis es más efectiva para diagnóstico de osteoartritis de rodilla
Un estudio de la Escuela de Medicina de la Universidad de Boston (BUSM, por sus siglas en inglés) revela que la tomosíntesis ofrece imágenes mucho más detalladas y permite mejorar la evaluación de la osteoartritis de rodilla frente a los rayos X.
Los resultados de la investigación publicada en la revista Radiology, y llevada a cabo entre 40 pacientes que presentaban dolor de rodillas o se les había diagnosticado osteoartritis, demuestran que la tomosíntesis detecta más osteofitos (espolones óseos anormales) y más quistes subcondrales (pequeños grupos de fluidos que se encuentran en el hueso) en la articulación de la rodilla en comparación con los datos que aportó la imagen por rayos X. Concretamente, la sensibilidad de detección de los osteofitos aumentó entre un 5 y un 29% con la tomosíntesis, mientras que la de los quistes subcondrales mejoró entre un 11 y un 50%.
Aunque la imagen por rayos X es la técnica más utilizada en el diagnóstico de la osteoartritis, estudios recientes han mostrado que sus resultados son mucho menos precisos que los que se consiguen con la técnica de imagen por resonancia magnética (IMR). Sin embargo, IMR es mucho más cara y no se puede usar en la práctica diaria, mientras que la tomografía computerizada (TC) también aporta detalladas imágenes de la articulación, pero expone a los pacientes a una dosis más elevada de radiación que los rayos X.
Por su parte, la tomosíntesis utiliza un haz de rayos X para tomar imágenes tomográficas, es decir, imágenes por piezas similares a las que ofrece el escáner con TC, en unos segundos e incluso con el paciente de pie, de forma que ese sistema aporta una visualización más óptima que los rayos X y la exposición a la radiación no varía, siendo mucho menor que con la TC.
Un estudio reciente reveló que la tomosíntesis puede ser más útil para diagnosticar la osteoartritis de rodilla que los rayos-x. En el estudio, la tomosíntesis identificó más osteofitos (espolones óseos anormales) y quistes subcondrales (pequeña colección de líquido dentro del hueso) en la articulación de rodilla, que los rayos-x tradicionales.
Daichi Hayashi, MD, PhD, instructor de investigación del Centro de Imagenología Cuantitativa en el departamento de radiología de la Escuela de Medicina de la Universidad de Boston (BUSM; MA, EUA), fue el autor principal del estudio, publicado en línea, el 25 de Marzo de 2012 en la revista Radiology. La investigación fue liderada por Ali Guermazi, MD, PhD, profesor de radiología de BUSM y director de radiología músculo- esquelética del Centro Médico Boston.
La osteoartritis, la forma más común de artritis, se caracteriza por una degeneración del cartílago y el hueso subyacente y otros tejidos blandos en las articulaciones, produciendo dolor y rigidez. Según los Centros de Control y Prevención de Enfermedades, la osteoartritis es la principal causa de discapacidad en los Estados Unidos, afectando aproximadamente a 26,9 millones de americanos.
La osteoartritis puede ser diagnosticada clínicamente, por los síntomas y los exámenes físicos, o tomando y evaluando imágenes. Mientras que los rayos-x han sido usados típicamente para diagnosticar la enfermedad, una investigación reciente ha demostrado, que es menos exacta que la resonancia magnética (RM). Sin embargo, mientras que la RM suministra imágenes de alta calidad, es mucho más costosa que los rayos-x y no puede ser usada de manera regular en la práctica clínica diaria. La tomografía computarizada (TC) es otra modalidad de imagenología que puede suministrar imágenes detalladas de la articulación, pero expone a los pacientes a dosis más altas de radiación que los rayos-x. “A pesar de la limitación conocida de los rayos-x, son ampliamente usados para diagnosticar la osteartritis de rodilla, tanto en la práctica clínica diaria como para estudios de investigación clínica”, agregó el Dr. Hayashi.
Debido a las limitaciones, el Dr. Hayashi y los colegas exploraron la tomosíntesis para visualizar la articulación de rodilla y determinar su exactitud para detectar los signos de la osteoartritis en la rodilla. La tomosíntesis utiliza un rayo de rayos-x para tomar imágenes tomográficas (en cortes similares a aquellos de TCs), que permitan mejor visualización que una sola imagen de rayos-x. La exposición a la radiación de la tomosíntesis es similar a la de los rayos-x tradicionales y mucho menor que en la TC. Además, toma segundos obtener imágenes usando tomosíntesis y puede ser realizada mientras una persona está de pie.
Los investigadores examinaron 40 participantes (80 rodillas), todos de más de 40 años, que fueron reclutados independientemente del dolor de rodilla o un diagnóstico de rayos-x de osteoartritis. Las rodillas fueron visualizadas usando rayos-x, tomosíntesis y RM. La presencia de osteofitos y quistes subcondrales fue registrada, y el dolor de rodilla fue evaluado para cada participante con base en un cuestionario.
Los hallazgos del estudio demostraron que la tomosíntesis, en comparación con los rayos-x, mejora la detección de osteofitos en la articulación de la rodilla en pacientes con o sin osteoartritis. La sensibilidad para detectar osteofitos aumentó de cinco a 29% con tomosíntesis en comparación con los rayos-x. La sensibilidad para la detección de los quistes subcondrales en la articulación de la rodilla aumentó de 11%-50% con la tomosíntesis en comparación con los rayos-x. El estudio también concluyó que los individuos con osteofitos detectados por tomosíntesis y los quistes eran más aptos para sentir dolor que aquellos sin las lesiones.
“Este estudio muestra que las imágenes obtenidas por medio de tomosíntesis son significativamente mejores que aquellas de rayos-x y pueden potencialmente ser una mejor herramienta diagnóstica para la osteoartritis de rodilla en pacientes con dolor de rodilla”, concluyó el Dr. Hayashi. “Aunque la tomosíntesis no ha sido usada ampliamente en imagenología de los huesos y las articulaciones hasta la fecha, los resultados de nuestro estudio muestran que usar tomosíntesis para detectar osteoartritis de rodilla puede ser efectivo”.
Fuente: Medimaging
El Consejo de Seguridad Nuclear medirá en España la radiación a los pacientes
España, con años de retraso respecto a otros países europeos, comenzó a medir la radiación que reciben sus ciudadanos en los hospitales como consecuencia de radiografías, escáneres o exploraciones de medicina nuclear. El pleno del Consejo de Seguridad Nuclear (CSN) aprobó hace en junio de 2011 el comienzo de los estudios, según anunció Juan Carlos Lentijo, director técnico de Protección Radiológica del organismo. Esta dosis preocupa a las autoridades y a las sociedades científicas. "La humanidad tenía miedo de que los ensayos nucleares en la atmósfera pusieran en peligro a las personas. Ahora estamos inquietos con la exposición médica", alertó el presidente del Comité Científico de Naciones Unidas sobre los Efectos de la Radiación Atómica, el alemán Wolfgang Weiss, en un curso sobre protección radiológica y salud organizado por el CSN en la Universidad Internacional Menéndez Pelayo, en Santander.
 |
| Una prueba de TC de Abdomen equivale a 500 radiografías de tórax. |
Actualmente, según detalló Weiss, el 80% de la radiación que recibe una persona procede de fuentes naturales, como los rayos cósmicos o el gas radón del subsuelo. Prácticamente el 20% restante proviene de pruebas médicas. Sólo un 0,2% estaría relacionado con las partículas radiactivas liberadas por bombas atómicas y un 0,1% con Chernóbil. Un ínfimo 0,01% sale de las centrales nucleares en activo. "El 98% de las fuentes de radiación humanas procede del campo médico", alertó Weiss.
"Estamos inquietos con la exposición médica", dice un experto de la ONU. Estas técnicas médicas ofrecen beneficios a los pacientes, pero los expertos alertan de un abuso en su aplicación. "Hay un escaso conocimiento acerca de los riesgos de la radiación entre los profesionales sanitarios", resumía el lunes Luis Donoso Bach, de la Sociedad Europea de Radiología. "Y no hay datos de dosis efectiva médica per cápita de España", lamentó.
El ex presidente de la Sociedad Española de Radiología Médica, Eduardo Fraile, puso cifras sobre la mesa. En seis hospitales de Madrid, que atienden a 1,1 millones de personas, se hicieron en 2010 48.000 tomografías axiales computerizadas (TAC), una técnica de rayos X que permite ver el cuerpo humano en rodajas y es muy valiosa para diagnosticar cánceres. No obstante, una de estas pruebas en el abdomen equivale a recibir de golpe la radiación de 500 radiografías de tórax. Y cada año el número de TAC realizados aumenta un 10%. "El 30% de estas pruebas no sirve absolutamente para nada", denunció Fraile. El real decreto 815/2001 prohíbe exponer a un paciente a radiación sin tener una justificación, pero en España es una práctica habitual. "La proporción de estudios que se están haciendo está desmadrada", resumió Fraile.
En la actualidad, se acepta que el 5% de la población expuesta a una dosis de 1 sievert durante su vida desarrollará un cáncer. En niños, adolescentes y embarazadas el riesgo es mucho más alto. En Reino Unido, Holanda y Suecia, donde sí se han hecho estudios como el que ahora comienza en España, la dosis efectiva médica per cápita oscila entre 0,4 y 0,75 milésimas de sievert al año. Es una dosis baja, comparada con Luxemburgo, Bélgica y Alemania, donde los ciudadanos reciben de media unos 2 milisieverts al año en los hospitales. La dosis española se conocerá alrededor de 2014, según Lentijo, cuando concluya el estudio del CSN, en colaboración con la Universidad de Málaga y el Ministerio de Sanidad.
A juicio de la directora general de Salud Pública, Carmen Amela, "la crisis puede ser una oportunidad" para racionalizar el uso de radiaciones ionizantes en medicina, ya que también suponen un derroche económico.
Fuente: Diversos Medios en España.
En mi opinión, el asunto es complejo y no tiene una solución totalmente clara para encaminar las ideas sobre la medición de la radiación, la reducción de pruebas radiológicas y la propia buena práctica en Radioprotección. Deben intervenirse en tres grupos, de forma interprofesional y bajo el mismo paragüas del consenso de las Administraciones. Y, fíjate, amigo Técnico Radiólogo (abreviado es TR), que este asunto afecta en todo el mundo. Comentarios que me mandan colegas de España, Alemania e Hispanoamérica reflejan la sensibilidad que existe sobre la Radioprotección y la cantidad de pruebas en los pacientes.
El análisis es el siguiente, y para esto debes seguir lenta pero sólidamente algunos términos que voy a usar:
- Pertinencia de las Pruebas. En los Servicios de Diagnóstico por Imagen se han instalado más aparatos, con más modernidad - tecnología de digitalización - e incluso mejorado los sistemas de autorregulación de emisión de Radiaciones en los propios aparatos. Hay más profesionales, pero las listas de espera no se reducen... ¿Qué está pasando? Un error que detecto es que los TR 'deciden' a veces no hacer parte de las pruebas que los Facultativos demandan, con la idea de que "esto no va a servir". Cierto es que la experiencia es un grado, pero la Competencia está designada en los escalones del entorno Profesional: El médico debe haber valorado la solicitud y sus efectos. Y por otro lado, son los propios Radiólogos los que, a modo de consultor interdisciplinar, son los que rechazan pruebas por no ser incumbentes al proceso diagnóstico. Solución a las ideas de este párrafo: Mayor formación y actualización de los Médicos Peticionarios. Y en este sentido, un TR puede 'atreverse' a decirle a un Médico que puede que exista otra forma de diagnosticar, argumentando - claro está - si hay métodos que puedan demostrar nuestra idea. Por ejemplo: busca en internet el método del Tobillo de Otawa, y verás que la exploración clínica correcta de un tobillo puede evitar hacer pruebas innecesarias. A esto, por ejemplo, se refería el ex presidente de la SERAM, Eduardo Fraile, en el texto de la noticia.
- Medición de la Radiación. Esto sólo se podrá conseguir si las Administraciones y Organismos elevan el nivel de competencia y autorregulación del ejercicio profesional de los Técnicos Radiólogos. Y por ejemplo, la identificación como Colegiado en el registro de la prueba podría ser la 'firma' del Profesional que testifica quien ha hecho la prueba, en qué condiciones, y cuanta radiación ha aportado. Y esto ya se está haciendo en varios puntos que conozco en España, gracias también a la tecnología de los aparatos y de los programas informáticos que permiten la identificación de la prueba para alojar las imágenes y datos en un Sistema PACS.
- Medicina Defensiva. Los errores por Diagnósticos han condicionado al Médico a evocar la Medicina Defensiva como método de 'respuesta' ante la creciente posición de protesta del paciente. Por eso, los Médicos piden más pruebas, para demostrar que no hay nada patológico o sospechoso, y así tener una argumentación preparada por si el paciente le demanda. Esto es un grave problema que está atorando la cantidad de pruebas en los Sistemas de Salud
- Medicina Defensiva. Los errores por Diagnósticos han condicionado al Médico a evocar la Medicina Defensiva como método de 'respuesta' ante la creciente posición de protesta del paciente. Por eso, los Médicos piden más pruebas, para demostrar que no hay nada patológico o sospechoso, y así tener una argumentación preparada por si el paciente le demanda. Esto es un grave problema que está atorando la cantidad de pruebas en los Sistemas de Salud
Por lo tanto, ya tienes en este pensamiento que te traslado, dos ideas para que los TR sean útiles y responsables en el objetivo del titula y contenido de la Noticia que estás acabando de leer...
lunes, 17 de septiembre de 2012
El Hospital madrileño 'Gregorio Marañón' es referencia mundial en el tratamiento de personas irradiadas
El centro de Radiopatología del Hospital General Universitario Gregorio Marañón (Madrid), referente mundial en asistencia a personas expuestas a radiaciones, se ha incorporado a la red Rempan (The Radiation Emergency Medical Preparedness and Asistance Network) de la Organización Mundial de la Salud (OMS), en un encuentro internacional recientemente celebrado en la ciudad japonesa de Nagasaki.
El centro de Radiopatología del Hospital Gregorio Marañón es el único centro de referencia a nivel nacional para la asistencia sanitaria de las personas que pudieran resultar contaminadas o expuestas a radiaciones ionizantes como consecuencia de cualquier accidente nuclear o radiológico que tuviera lugar en cualquier punto de España.
Veinte años de actividad
El hospital creó en 1981 una unidad de Radiobiología y desde octubre de 1983 es el centro hospitalario elegido por el Consejo de Seguridad Nuclear para prestar asistencia sanitaria a personas irradiadas o contaminadas por elementos radiactivos, reconocido como tal desde el ministerio de Sanidad y Consumo. Además, desde 1984, este centro sanitario de la Comunidad de Madrid está incluido en los planes de emergencia de todas las provincias españolas con centrales nucleares, razón por la cual participa en todos los simulacros de accidentes radiológicos y nucleares que se realizan en nuestro país.
La red Rempan, creada en 1987 en el seno de la OMS a través de la Agencia Internacional de la Energía Atómica, define a los centros de los diversos países miembros considerados con recursos suficientes para participar en situaciones de emergencia radiológica y nuclear; y es la designada para proveer asistencia médica de emergencia y de salud pública a las personas sobreexpuestas a radiaciones.
Fuentes: Acta Sanitaria, Buscadores Google.
Publicado por
Miguel Angel De la Cámara Egea
Son las
23:35

 Etiquetas:
Agencia Internacional de la Energía Atómica,
Efectos Radiación,
Hospital Gregorio Marañón,
Radioprotección,
Red Rempan
Etiquetas:
Agencia Internacional de la Energía Atómica,
Efectos Radiación,
Hospital Gregorio Marañón,
Radioprotección,
Red Rempan
III Jornadas Radiológicas (Hosp. S. Juan de Dios -Aznalfarache- Sevilla)
El viernes 20 de febrero de 2009 estuve en el Hospital San Juan de Dios del Aznalfarache (Bormujos, Sevilla) asistiendo, junto a mi compañera en el Hospital de Zafra Eva Naharro, a esta primera cita importante del año por el sur. Eran mis primeros pasos en la exposición oral.
Creo que estuvimos alrededor de 90 personas en el Salón de Actos, procedentes la gran mayoría de Andalucía, aunque detecté algunos manchegos e incluso de más arriba, y desde La Gomera reconocí a compañeros que también estuvieron en el VIII Congreso AETR al que asistí en otoño de 2008, en Jerez de la Frontera.
La primera ponencia fue genial, la mejor. Daniel Fontes, compañero barcelonés del Hospital de Bellvitge/USP Institut Universitari Dexeus versó sobre el desarrollo de las nuevas generaciones de TC multicorte que, junto a las novedades de aplicación informática, permiten obtener Reconstucciones multiplanares hasta 3D. Nos dejó 'flipados' no sólo con lo que hace sino por lo que domina este asunto. Con Fontes coincidí hace ahora dos años en el II Curso de Ecografía organizado por Actedi (él essu vicepresidente) en el Hospital San Rafael de Barcelona.
Después recibimos detalles sobre trabajos de TC (Angiotac, Urológico, Enema TC) y varios ejemplos muy útiles menos el que Francisco Rubio - DUE del Hospital que convocó estas Jornadas - nos expuso sobre el protocolo de hacer un TC para politraumatismos. Ni entiendo el sentido ni porqué el Comité Científico permite a un profesional sanitario exponer un tema que corresponde por funciones a los TER o TSID.
Otra DUE, Maite Espejo, - también del propio Hospital - nos matizó con pulcritud los protocolos de actuación ante reacciones adversas post contrastes. La compañera sanitaria disertó demostrando conocer el asunto. Le pregunté al final de su presentación si creía que los TER pueden 'maniobrar' igualmente sobre una reacción adversa, a lo que Maite Espejo, sin entrar en debate, no se pronunció directamente sobre la competencial administración de fármacos de los TER. Durante el almuerzo dialogué son ella, sin tensión, pero sin llegar a nada más.
Ya le avisé que soy de los que defienden sin pausa que los profesionales competentes en una Unidad Asistencial de Radiodiagnóstico (véase entradas anteriores en este mismo blog) son los TER/TSID, y que podemos dar cobertura asistencial total a las reacciones alérgicas post contraste.
- Mi intervención, en comunicaciones libres, trató de defender que los TER podemos y debemos reflexionar sobre los procedimientos de nuestras funciones. En este caso, las proyecciones de Tórax en Contacto deben intentar hacerse siempre que se puedan en posición sentado o semisentado. Todo ello apoyado en casos clínicos y evidencias diagnósticas.
La organización me gustó y varios compañeros del Servicio de Radiodiagnóstico de este centro concertado estuvieron prestos y dispuestos a cualquier consulta. Destaco a mis compañeros conocidos Beatriz Rodríguez, Enrique León y Rosario León
Los trabajos premiados (Posters y Comunicaciones) y la web oficial están en este Enlace
No asistí a los talleres vespertinos de TC, incluidos en las Jornadas pero a costa de un incremento del 100 % de la inscripción. Eso ha 'frenado' mayor asistencia a unas Jornadas que preveo un buen desarrollo e interés futuro.
La nota negativa y muy triste fue conocer que, por un accidente de tráfico una compañera procedente del Hospital de Jerez falleció en el trayecto matinal para asistir con nosotros a estas Jornadas. Nos fuimos enterando y confirmando de tal tragedia en el avance de la Jornada y en el almuerzo no se decidió abortar la cita, y en la reanudación en el Salón de Actos de guardó un tremendo y sentido momento - minutos - de silencio de auto condolencia y reflexión sobre el tema.
IV Jornadas sobre Técnicas Radiológicas. Hospital San Juan de Dios del Aljarafe (Sevilla)
El próximo 5 de octubre se celebrará en el Hospital San Juan de Dios del Aljarafe la cuarta edición de las Jornadas sobre Técnicas Radiológicas, organizadas por el Servicio de Radiología y que tienen una Acreditación por la ACSA (Agencia de Calidad Sanitaria de Andalucía) con 1,5 créditos.
En esta ocasión, el tema principal de las jornadas versará sobre la mamografía digital. La visión de la prueba por parte de los técnicos de radiología del centro, se verá enriquecida con la presencia de profesionales procedentes de otros puntos de Andalucía.
Entre la temática de esta edición, la organización ha considerado importante tratar aspectos relacionados con los estudios de mama, contando de nuevo con exposiciones de especialistas de otros centros.
Además habrá exposición sobre la situación de nuestra profesión en nuestro país y en Europa y, en este sentido, contaremos con un compañero que actualmente cursa estudios superiores en Portugal. Se trata de Carlos Padrón, mi compañero y amigo del Hospital de Marbella.
El plazo de inscripción es hasta el próximo 28 de septiembre.
Las inscripciones deberán realizarse a través de su página web y tienen un coste de 20 euros.
En esta ocasión, el tema principal de las jornadas versará sobre la mamografía digital. La visión de la prueba por parte de los técnicos de radiología del centro, se verá enriquecida con la presencia de profesionales procedentes de otros puntos de Andalucía.
Entre la temática de esta edición, la organización ha considerado importante tratar aspectos relacionados con los estudios de mama, contando de nuevo con exposiciones de especialistas de otros centros.
Además habrá exposición sobre la situación de nuestra profesión en nuestro país y en Europa y, en este sentido, contaremos con un compañero que actualmente cursa estudios superiores en Portugal. Se trata de Carlos Padrón, mi compañero y amigo del Hospital de Marbella.
El plazo de inscripción es hasta el próximo 28 de septiembre.
Las inscripciones deberán realizarse a través de su página web y tienen un coste de 20 euros.
viernes, 14 de septiembre de 2012
El H San Juan de Alicante dispondrá de Resonancia Magnética
En este artículo, te invito a que conozcamos cómo están cambiando los escenarios de costes y políticas de ahorro en las pruebas radiológicas, tomando como ejemplo esta noticia publicada y 'diseccionada' por varios medios en esta misma semana. Vamos a conocer los precios de las pruebas, los cambios en el proceso diagnóstico y hasta las cantidades económicas de costes.
La Consejería de Sanidad de la Comunidad Valenciana ha adjudicado el contrato de suministro, mediante arrendamiento con opción de compra, de un equipo de resonancia magnética nuclear (RMN) para el Departamento de Salud Alicante-San Juan, por un importe de 1.964.715,94 euros, repartidos en las anualidades de 2012 a 2016. El concurso de adjudicación lo ha ganado General Electric Healthcare, según este documento.
Segunda Resonancia Pública en la Comunidad Valenciana
Con esta adquisición, el Hospital de Sant Joan se convierte en el segundo centro de la Comunidad Valenciana en disponer de un equipo de resonancia público, tras el Hospital Doctor Peset de Valencia. Además, con esta inversión se evitará la derivación de más de 7.700 pacientes cada año que antes eran derivados a otros centros para la realización de la prueba. En la actualidad, el Departamento de Alicante- San Juan posee una población adscrita de 238.000 habitantes, manteniendo una tasa de frecuentación en dicha prueba de 30 solicitudes por cada 1.000 habitantes.
Una decisión que se toma dentro de las medidas de ajustes emprendidas por la conselleria y que comprenden una disminución de los contratos externos. Cada año cerca de 7.500 pacientes del Hospital de Sant Joan son trasladados a otros centros sanitarios de la ciudad para hacerse una resonancia, una técnica que en la Comunidad Valenciana depende casi en exclusiva de una unión de empresas a las que Sanidad adjudicó por vez primera este servicio en 2001 y que en 2008 fue renovado por cerca de 500.000.000 de euros, uno de los contratos más cuantiosos de la historia.
Sólo por las resonancias del área de salud del Hospital de Sant Joan, la Conselleria de Sanidad desembolsa cada año una media de 1.500.000 euros, por lo que la Generalitat Valenciana ha pagado durante estos diez años de concesión 15 millones de euros. Teniendo en cuenta que el coste de un aparato de resonancias se eleva a un millón de euros, más la cuantía de las obras para su ubicación, con el dinero pagado a las clínicas privadas durante la última década se podría haber amortizado más que de sobra su adquisición. La del Hospital de Sant Joan será la primera unidad de resonancia pública que se instala en la provincia, sin contar con las que hay en los centros sanitarios de gestión privada.
Mejora de la calidad de la atención al paciente
Este nuevo equipamiento se une a las instalaciones del servicio de Radiodiagnóstico, que ya disponía de un mamógrafo, un ecógrafo, dos TAC, dos telemandos y equipamiento de radiología general. Los recursos humanos de los que dispone son doce facultativos, cuatro médicos residentes, veinticuatro Técnicos Especialistas en Radiodiagnóstico, tres enfermeros, cinco auxiliares de enfermería y cuatro auxiliares administrativos.
Isabel González, jefa del servicio de Radiodiagnóstico del Hospital San Juan, aseguró que con este equipo "se mejora la calidad de la atención al paciente, dado que la RNM permite obtener resultados de forma rápida (el tiempo de exploración se reduce considerablemente) y fiable, lo que tiene como consecuencia un ágil diagnóstico y un tratamiento eficaz".
Bajar el precio de coste de cada prueba de Resonancia
Pero además de la instalación de una unidad de diagnóstico propia para el Hospital de Sant Joan, la Conselleria quiere reducir el precio que paga por resonancia a las empresas privadas que las realizan para el resto de hospitales de la Comunidad Valenciana. "Se va a cambiar de modelo", señaló Luis Rosado, Consejero de Sanidad. Hasta ahora la resonancias "se hacían y se informaban en los centros concertados. A partir de ahora se harán allí pero los resultados serán informados por los especialistas de los hospitales públicos". Con este cambio de modelo, "el precio de la resonancia pasará de 149 euros a 125", explicó el conseller. Y es que en general, la Conselleria quiere reducir en un 5% el precio de todos los contratos externalizados.
De 22 pruebas por mil habitantes a 52
¿Dónde se hacen más resonancias? ¿En la Sanidad Pública o en la Privada? Sepamos más datos:
Hace un año se publicaron los datos de la propia empresa auditora Antares Consulting la cual informó que la tasa de frecuentación en España era de 26,5 por mil habitantes mientras que en el hospital Doctor Peset, hasta ahora el único equipo público, era de 22. Los responsables políticos sabían que en el hospital General de Valencia, que tenía el servicio concertado con Eresa -posterior adjudicataria-, se hacían 52 pruebas por mil habitantes y en La Fe que también las hacía con Eresa, 75.
Fuentes:
Acta Sanitaria
DiarioInformacion.com
Levante-emv.com
jueves, 13 de septiembre de 2012
Actualización de Conocimientos en Músculo-Esquelético de la Extremidad Superior (I)
En el diseño y programa de Fesitess Cataluña, encontramos estos objetivos del curso:
- Realizar un aprendizaje anatómico de la extremidad superior dividiendo en tres articulaciones; la cintura escapular, la articulación del codo y la articulación del carpo.
- Estudiar las articulaciones anatómicas mencionadas anteriormente desde diferentes sistemas de adquisición de imágenes médicas; radiología simple, arco quirúrgico, TAC, resonancia magnética y ecografía.
Esta actividad tendrá un número limitado de inscripciones (50), para realizarse en 15 horas en las tardes de los días 1, 2 y 3 de octubre de 2012. Enlazar aquí para más información e inscripción
El Curso será en Barcelona, y sus Directores Docentes son mi colega bloguero Isaac Pomés López. (TSID del Hospital Clínic, Barcelona) y el vicepresidente de Fesitess Cataluña D. José Joaquín Durán González (TSLDC Hospital Universitari Vall Hebron, Barcelona).
El equipo docente está recopilado de muy buenos Técnicos Radiólogos de Cataluña, seguro.
INFORMACIÓN EN LA SEDE DE FETESS-Catalunya al 934893119 o en los teléfonos 637401747 (Pedro), 622644022 ( José Joaquín) o 600421506 (Chus).
Fuente: Radiologicaldream.blogspot.com
miércoles, 12 de septiembre de 2012
Búsqueda de Información en Tecnicos Radiologos
Si has revisado las pestañas de información que hay bajo la descripción del blog, comprobarás que sus secciones se están refrescando y actualizando de forma paulatina y progresiva.
Las Secciones fijas siguen siendo:
- La Profesión
- Radioprotección
- Ecografía
- Radiología Convencional
- Tomografía Computerizada (TC)
- Resonancia Magnética (RM)
- Casos y Técnicas
- Neuroimagen
- Anatomía Radiológica
- Formación y Universidad
No obstante, si quieres puedes usar el buscador de contenidos en este mismo blog, que está situado en la columna de la derecha:
O bien puede que quieras encontrar temas publicados, los cuales están todos etiquetados en el listado de la columna de la izquierda:
martes, 11 de septiembre de 2012
Densitómetro de última generación para tratar la osteoporosis
La Clínica La Luz acaba de incorporar un densitómetro de última generación, una herramienta para el tratamiento de la osteoporosis y otras enfermedades del metabolismo óseo. En concreto, el dispositivo permitirá a los especialistas del Servicio de Radiología de La Luz, dirigido por Gonzalo Hernández, la máxima precisión a la hora del diagnóstico con una exposición mínima a los rayos X por parte del paciente.
El sistema se puede utilizar incluso con pacientes pediátricos y permite excluir puntos de elevada densidad (más de 3,75 gramos por centímetro cuadrado), algo especialmente útil a la hora de eliminar prótesis y clavos quirúrgicos. El densitómetro utiliza rayos X de muy baja densidad, de forma que los pacientes reciben una dosis de radiación muchísimas veces menor a la de una simple radiografía. Además, el técnico de radiología acompaña al paciente en todo momento.
Estudios de cuerpo entero o de regiones del cuerpo
El densitómetro Norland XR-800 de la marca Emsor permite obtener estudios de diferentes regiones del cuerpo. Además del estudio de columna, del fémur y del antebrazo, que lleva a cabo en breves plazos de entre 1,5 y 2,5 minutos, el aparato realiza análisis de cuerpo completo y de los tejidos blandos, permitiendo saber, por ejemplo, el porcentaje de grasa del tejido blando y sobre la totalidad de la masa corporal.
En el caso del estudio de cuerpo completo, en apenas cinco minutos, el software inteligente del densitómetro permite el reconocimiento automático de contornos y el barrido del cuerpo, permitiendo obtener valores de contenido mineral óseo total, contenido graso (en gramos y porcentaje), y contenido no graso y muscular (en gramos y porcentaje), entre otros datos.
Otras aplicaciones del densitómetro
El supervisor del Servicio de Radiología de La Luz, Ángel Sánchez Álvarez, explica que el dispositivo "será una herramienta muy útil para los ginecólogos, los reumatólogos, los traumatólogos o incluso los endocrinólogos de la Clínica", ya que tiene múltiples aplicaciones: el análisis de la evolución de un hueso tras una fractura, o del estudio de los efectos de una determinada dieta en una persona con sobrepeso, ya que el aparato también permite medir la densidad grasa y muscular.
Fuente: Acta sanitaria
Cuestionan la TC de columna en lesiones simples
Las TC de columna cervical han sido consideradas innecesarias para los pacientes del departamento de urgencias (DU) que son víctimas de lesión simple o caídas desde una planta baja, a menos que el paciente tenga una condición que predisponga al paciente a fractura de columna.
El estudio realizado en el Hospital Grady Memorial (Atlanta, GA, EUA; www.gradyhealth.
org) por investigadores del departamento de radiología y ciencias de imagenología de la Escuela de
Medicina de la Universidad de Emory (Atlanta, GA, EUA; www.med.emory.edu), encontró que de 218 exámenes por lesión simple, no hubo ninguno que fuera positivo, dijo Andrew Nicholson, MD, autor principal del estudio.
En la serie de 154 TC de columna cervical que fueron obtenidas para caída desde su altura, hubo solo un examen positivo. Esta fractura fue en un paciente con espondilitis anquilosante, una condición que se conoce aumenta el riesgo de fractura de la columna.
“El criterio que existe para la imagenología de la columna cervical puede ser vago en ciertas circunstancias y lleva a muchos pacientes a recibir este examen que probablemente no necesitan”,
dijo el Dr. Nicholson. “En nuestro centro de trauma de cuarto nivel, en los últimos 12 meses hubo
5.046 TC de columna cervical; en 2003, hubo 2.091; un aumento del 241%”, dijo.
“Aunque este estudio se centra en un subgrupo relativamente pequeño de TC ordenados del
DU, creemos que puede tener un impacto significativo sobre la reducción de la dosis a nivel de la
población”, dijo Chad Holder, MD, otro autor del estudio. “Esos pacientes con frecuencia tienen TC
de cabeza y/o la cara al mismo tiempo. La dosis de radiación a los lentes de los ojos, tiroides, y
ganglios linfáticos de la TC de columna cervical no es insignificante; reducir la exposición innecesaria a la radiación para esos órganos es importante”.
El estudio fue presentado el 7 de mayo de 2012, durante el encuentro anual de la Sociedad Americana de Rayos Roentgen en Vancouver (BC, Canadá).
Artículo publicado en la edición de la revista Medical Imaging. Accede a la revista completa en este enlace
lunes, 10 de septiembre de 2012
¿Está en peligro el cribado mamográfico en España?
El conocido screening de mama o cribado mamográfico, según el informe Descripción del cribado del cáncer en España (Informes de Evaluación de Tecnologías Sanitarias AATRM Núm.2006/01. Ministerio de Ministerio de Sanidad y Consumo y Agència d’Avaluació de Tecnologia i Recerca Mèdiques de Cataluña) descargable aquí, nos encontramos con esta Definición:
Existe evidencia de que el cribado mamográfico reduce la mortalidad por cáncer de mama en el grupo de mujeres de 50 o más años (entre un 24% y un 29%). No hay suficiente evidencia (relación entre beneficio y efectos adversos) para recomendar el cribado poblacional en mujeres menores de 50 años. Todas las CC.AA. tienen programa de cribado de carácter poblacional e incluyen como población diana el grupo de edad de 50 a 64 años. Siguiendo las últimas recomendaciones, entre otros organismos, de la Unión Europea y de la Estrategia en Cáncer del SNS, varias CC.AA. han ampliado (o lo están ampliando) el límite superior de edad de las mujeres incluidas de 65 a 69 años.
En 6 Comunidades también se incluye el grupo de 45 a 49 años, si bien el impacto del cribado en este grupo de edad no está demostrado a través de ensayos clínicos.
La participación media está muy próxima al 70% , la adherencia es muy alta y el tipo de tumores detectados en la mayor parte de los casos alcanza o se acerca a lo esperado en un programa de cribado.
A pesar que en la mayoría de las CC.AA. se dispone de mecanismos de evaluación de los programas, es necesaria establecer mecanismos de coordinación para obtener información del conjunto del estado.
No obstante, tras unas declaraciones a Europapress desde el Departamento ministerial de Salud, van a haber primeras prestaciones que serán revisadas como parte de la actualización de la Cartera de Servicios del Sistema Nacional de Salud (SNS) que pretende realizar la ministra del ramo, Ana Mato.
En la noticia de esta agencia de noticias, las mismas fuentes aseguran que "es falso que se estén estudiando nuevos recortes", ya que el objetivo del Ministerio no es otro que garantizar que todos los ciudadanos tengan acceso a los mismos servicios y en las mismas condiciones con independencia de donde residan.
Cuando leo estos términos, he pensado que no deberíamos esquivar la posibilidad de que el Cribado Mamográfico tuviera cambios futuros. ¿Cuales? Para analizar este asunto habría que pensar que a un cribado se le definen los requisitos para su indicación, para lo que se seguirán "criterios de coste-eficacia".
En el Cribado existen una serie costes económicos (Recursos Humanos, Gestión de programa y datos, Campañas de Difusión, Tecnologías), y la eficacia consiste en la demostración de la evidencia clínica y sanitaria del Diagnóstico precoz ante los procesos asistenciales cuando la Patología está instaurada y exige medios diagnósticos, quirúrgicos y terapéuticos.
El Cribado de cáncer de mama mediante mamografía es efectivo porque la suma de costes de su escenario actual es menor que la suma de costes si no existiera y en cada cáncer de mama que surgiera sin detección previa habría que sumar muchos dinero en procedimientos quirúrgicos, diagnósticos y terapéuticos, además de los farmacológicos.
Entonces: ¿Dónde podría afectarse el actual sistema de cribado mamográfico?
Habría que ceñirse a analizar a los factores de riesgo junto con el procedimiento. Dudo que las cuatro mamografías (dos AP y dos Mediolateral oblicua por cada mama) se reduzcan a dos en Anteroposterior, porque estamos hablando de un cribado y las cuatro posiciones lo que hacen es sondear opciones de diagnóstico. Y esto comportaría graves diferencias ante los Radiólogos y las evidencias que manejan sobre la utilidad de dos o de cuatro mamografías.
Yo creo que si hay 'tema' en el cribado mamográfico sería en la edad o en factores de antecedentes o en nulíparas. Me explico:
Edad. Hay trabajos publicados que dicen que la mamografía en cribado antes de los 50 años no está dando demasiadas tasas de diagnóstico dado que la densidad mamaria declina desde esa edad, y muchas veces a pesar del cribado mamográfico no se visualizan lesiones mamarias en tejidos muy densos.
Antecedentes. Habitualmente, el ginecólogo conoce antecedentes de cáncer de mama, y por eso la paciente entra en la dinámica de Pruebas mamográficas antes de ser citada por el Programa de Detección Precoz. Pero hay que pensar que si una paciente no tiene antecedentes familiares de ca de mama, o ha sufrido otros cánceres pélvicos ginecológicos, podría ser una paciente que podría retrasarse su primera mamografía por cribado.
Nulíparas. Está demostrada la relación entre mujeres nulíparas y el desarrollo genético de ca de mama.
Por lo tanto, me temo que el cribado mamográfico, si lo modifican, sería por tramos de edad. Es decir: si una mujer no tiene factores de riesgo enmarcados en los antecedentes y no es nulípara, podría perfectamente entrar en la dinámica del cribado desde los 50 años. A eso me refería en retrasar la edad de inicio del cribado mamográfico.
Luego, las decisiones políticas serán de otro calado. Lo mismo si modifican este programa en España lo pasan de 45 a 48 años, como edad de inicio en el Programa. Las políticas sanitarias son así.
No obstante, me parece que en Política Sanitaria hacen falta muchas iniciativas en Información y Enseñanza a los ciudadanos. Eso se Educación para la Salud, y seguro que si enseñamos más a los Pacientes a auto cuidarse y conocer síntomas y signos, se vincularán mejor los esfuerzos económicos en nuestros Sistemas de Salud respecto a la Salud de nuestra Sociedad.
Tomosíntesis como alternativa al cribado mamográfico
 |
| Falso positivo que el volumen de imágenes de Tomosíntesis desleva desde la errónea imagen 2D de la mamografía convencional |
 |
| Dr. Armando Tejerina |
La mamografía convencional ha demostrado índices de sensibilidad y especificidad muy buenos, y actualmente es el método utilizado para la realización de tamizaje de cáncer de mama. Sin embargo, la sensibilidad de este método se ve amenazada por la superposición de tejido mamario, que en ocasiones es denso, según la edad y el ciclo hormonal de la paciente, lo cual dificulta la detección de lesiones pequeñas y muchas veces oculta lesiones sospechosas.
Ahora bien: desde la aparición de los equipos de tomosíntesis, que mediante el aprovechamiento de los equipos de radiología digital y la utilización de un software específico, la sencilla realización de estudios de tomosíntesis ha demostrado gran utilidad en múltiples campos. Actualmente se realizan importantes adelantos en su implementación en el área de la imagen mamaria, el tórax, el sistema esquelético e incluso la braquiterapia y las imágenes dentales.
El diagnóstico precoz del cáncer de mama cuenta con más abordajes. Tras la mamografía convencional, bien asentada, se implantó su proceso digital en el año 2000. Ahora, diez años después, toma el relevo la tomosíntesis, un escáner que permite visualizar lesiones tumorales aún no palpables, gracias a 50 cortes de 1 milímetro que recogen las estructuras mamarias y delimitan con más precisión los bordes de las lesiones. De este modo, disminuyen las falsas alarmas y se evitan biopsias innecesarias, que angustian a las pacientes.
La tomosíntesis utiliza la misma tecnología que la radiología convencional:
Consta de una fuente de energía representada por un tubo productor de rayos X, que realizará movimientos de traslación y angulación (consiste en tomar múltiples exposiciones de la mama con un brazo rotatorio que gira entre cada placa un ángulo de 15º, de forma que se consiguen distintos planos del seno) con el fin de adquirir proyecciones seriadas sobre un punto focal en diferentes ángulos, que serán captadas por un panel detector, para luego ser combinadas y “sintetizadas” en el plano escogido. Se utilizan también rejillas convencionales antidispersión, para mejorar la calidad de la imagen obtenida.
Mediante la aplicación de algoritmos de reconstrucción y técnicas de mejoramiento de calidad de la imagen, se obtienen imágenes con gran detalle anatómico, que pueden ser visualizadas de manera seriada en un sistema digital (PACS).
El proceso dura entre 12 y 16 segundos, según el tamaño de la mama y, frente a las dos imágenes (vertical y horizontal) que ofrece una mamografía digital, la tomosíntesis realiza hasta 100. Después, un programa informático reconstruye digitalmente la mama en tres dimensiones y la muestra en secciones de un milímetro. Los médicos pueden así “ir avanzando” paso a paso por las aproximadamente 50 imágenes resultantes del pecho como si fuera un escáner o un vídeo y analizar bien la estructura interna del mismo. Comparando, la mamografía ofrece una imagen fija del pecho, mientras que la tomosíntesis sería el equivalente al cine, ya que el médico puede ir “avanzando” y “retrocediendo” por el seno para estudiar cualquier alteración y todo aquello que la rodea, lo que diferencia una lesión sin importancia de un posible tumor.
A pesar de todas sus ventajas, los expertos coinciden en que esta nueva prueba no sustituye a las que ya existían, sino que se debe utilizar en aquellos casos en los que esos otros medios han captado imágenes dudosas.
En el último Congreso Internacional de Senología (XVI Congreso Mundial de Senología y Patología Mamaria), la Fundación Tejerina presentó los primeros resultados obtenidos en su centro con esta prueba. El estudio incluía a 540 pacientes y en un 47% de los casos la tomosíntesis mejoraba la imagen respecto a la mamografía. Ese porcentaje supone una reducción en el número de falsos positivos que llevan a realizar pruebas agresivas en el quirófano, y de falsos negativos que suponen no intervenir rápidamente las lesiones malignas.
Cada vez más utilizada
La precocidad en el diagnóstico es muy importante en esta enfermedad porque no tiene una sola cara: “A veces aparecen microcalcificaciones o formas de desestructuración o imágenes vasculares asimétricas… tiene muchas formas de manifestarse cuando es inicial. Cuando el cáncer está evolucionado, es fácil realizar un diagnóstico; lo complicado es al principio y necesitas esta tecnología para hacer un diagnóstico correcto”, aclara el dr. Rabadán.
Otro de los problemas de la mamografía es que no permite ver bien las mamas demasiado densas, lo que dificulta el diagnóstico. En estos casos, el doctor Rabadán recomienda una resonancia o una ecografía, pero añade que para la tomosíntesis la densidad glandular y fibrosa que tenga el pecho de la mujer no es problema.
Más eficaz con las prótesis mamarias
¿Y en el caso de la paciente utilice prótesis mamarias? “Es pronto aún para hablar de ese hipotético caso –dice el doctor Tejerina–, aunque estamos convencidos de que tendrá un papel importante, ya que permite ver si hay anomalías o malformaciones en la periferia de la prótesis o la parte posterior.
La prueba de Tomosíntesis en mama se establece que equivale a una vez y media el valor de la radiación de una mamografía digital y que está dentro de los valores aceptados para un examen de este tipo, además ya está aceptado por la FDA (Food and Drug Administration) de EEUU, por tanto el equipo de tomosíntesis cumple los requerimientos de los valores exigidos para poder hacer un examen mamográfico común (Selenia Hologic lo logró en 2011).
Hay un estudio publicado por Ioannis Sechopoulos, PhD, y su colega Steve Jia Feng Si, de la Emory University School of Medicine que compara la dosis de radiación de un sistema DBT (Digital Breast Tomosintesis) comercialmente disponible con los modos 2D convencional de mama con el objetivo de tener una idea de la cantidad de dosis de radiación que se utiliza con ambas modalidades de imagen para mamas de distintos tamaños y composiciones glandulares.
Estableciendo un "promedio" de mama con comprensión de espesor de 5 cm y una fracción de 50% glandular, una única vista craneocaudal con el sistema de DBT (es decir, una adquisición tomosíntesis completa) resultó una dosis media de 1,3 mGy glandular, sólo 8% mayor que la dosis media de 1,2 mGy en el sistema de mamografía digital. Un estudio combinado 2D/3D tomada durante la compresión de la mama misma produjo una dosis de 2,5 mGy.
La diferencia de Dosis se hizo mayor cuando hay mamas grandes: En los senos con 6 cm de espesor y con 14% de fracción glandular, DBT produjo una dosis media de 2,12 mGy glandular, que fue 83% mayor que el 1,16 mGy para mamografía.
Con un espesor de 6 cm todavía tenía una dosis más baja, en 2,5 mGy, que el límite de 3 mGy para un estudio de una imagen convencional establecido por MQSA (Ley de Normas de Calidad de Mamografía). El nivel para Mamografía, con 6 cm., estaba también en el medio de la gama con 2,06.
Por tanto, no es tanta la diferencia, según este estudio, de mayor dosis que emplea la Tomosíntesis - dependiente del espesor de mama - ya que aunque sea desventaja en una única exposición, la prueba de Tomosíntesis en estudios de pacientes patológicos puede ser beneficiosa ya que reducirá nuevas exposiciones o posiciones de la paciente.
Llegando al final del artículo, tendremos una comparación:
- La Tomosíntesis aporta una mejora significativa en la imagen de la mama densa y en la interpretación de las imágenes moleculares, y menos rellamadas (citas y pruebas); ayuda a detectar lesiones ocultas y requiere una sola compresión.
- En cambio, la mamografía es más barata, se hace más fácilmente y con menor duración, y radia menos.
1º.- Cómo obtiene los cortes el equipo:
2º.-Este interesante video que tiene publicado el Radiólogo colombiano David Quintero:
Encuentra aquí más información y casos publicados por Auntminnie
sábado, 8 de septiembre de 2012
Mamografías antes de los 30 años puede aumentar el riesgo de cáncer de mama
Esta información hay que leerla detenidamente, para evitar errores en su interpretación, pero es necesaria conocerla:
Las mujeres con una mutación en los genes BRCA1 o BRCA2 (que controlan la supresión del cáncer de mama y de ovario) que han recibido radiación diagnóstica en el pecho antes de los 30 años, tienen más probabilidades de desarrollar cáncer de mama que aquellas que portan la mutación del gen pero que no han sido expuestas, según un estudio publicado en el 'British Medical Journal' (BMJ).
El BMJ ya había publicado un comentario en agosto, advirtiendo que una organización benéfica del cáncer de mama había usado estadísticas engañosas para persuadir a las mujeres a someterse a una mamografía, concluyendo que las organizaciones no deben generar falsas esperanzas y que las mujeres necesitan y merecen hechos, en su lugar.
La exposición a la radiación es un factor de riesgo establecido para el cáncer de mama en la población general. Algunos estudios han sugerido que las mujeres con una mutación en los genes BRCA1 o BRCA2 pueden ser más sensibles a la radiación, debido a que estos genes están implicados en la reparación de roturas de ADN que pueden ser causadas por la radiación.
El beneficio de las mamografías en mujeres jóvenes portadoras de las mutaciones podría, por lo tanto, no compensar el riesgo de la radiación. Algunos países han llegado incluso a recomendar que las mujeres eviten las mamografías antes de los 30 años, pero los resultados de los estudios hasta ahora han sido inconsistentes.
En un nuevo estudio, científicos del Instituto del Cáncer de Holanda, estudiaron a 1.993 mujeres portadoras de mutaciones en BRCA1 y BRCA 2 de los Países Bajos, Francia y el Reino Unido, entre 2006 y 2009, con el fin de averiguar si las variaciones en el ADN aumentan el riesgo de cáncer de mama inducido por radiación.
Las mujeres aportaron información sobre la exposición a los rayos X o la mamografía, la edad de la primera exposición, el número de exposiciones antes de los 20 años, a la edad de 20, 29, 30 y 39 años, y la edad de la última exposición.
Los resultados mostraron que el 43% (848) de las 1.993 mujeres fueron diagnosticadas con cáncer de mama. Un 48% (926) reportó no haberse hecho nunca una radiografía y el 33% (637) una mamografía. La edad promedio del primer mamograma fue de 29 años. Una historia de exposición a la radiación de diagnóstico entre los 20 y los 29 años aumentó el riesgo de cáncer de mama en un 43%, y cualquier exposición antes de los 20 años aumentó el riesgo en un 62%. Por otro lado, no se encontró asociación entre el cáncer de mama y las exposiciones entre los 30 y los 39 años.
Por cada 100 portadoras de mutaciones en BRCA1 y BRCA 2 de 30 años de edad, nueve habían desarrollado cáncer de mama a la edad de 40 años, y el número de casos aumentaba en cinco si se habían realizado una mamografía antes de los 30 años. Los autores señalan, sin embargo, que esta estimación debe ser interpretada con cautela porque en el estudio había pocas mujeres con cáncer de mama que se hubiesen hecho una mamografía antes de los 30 años.
Los autores concluyen que la exposición a la radiación de diagnóstico antes de los 30 años se asoció con un riesgo aumentado de cáncer de mama en las portadoras de las mutaciones. Sin embargo, se necesitan mayores estudios para determinar si esta diferencia existe en realidad. Los autores recomiendan las técnicas de imagen no ionizantes, como la resonancia magnética, a las portadoras de mutaciones.
Fuente: Europapress
Suscribirse a:
Entradas (Atom)